این مقاله صرفاً جهت اطلاعرسانی علمی به جامعه داروسازی است و جایگزین توصیه پزشک متخصص یا بروشور داخل بستهای دارو نیست. این مقاله منبعی برای خوددرمانی نمی باشد.
فهرست مطالب
مقاله تخصصی، علمی و کاربردی در مورد «نسل جدید آنتیهیستامینها » (Second/Third Generation H1-antagonists)، ویژه جامعه داروسازی، تهیه شده برای انتشار در مجله اینترنتی داروسازی در اینترنت یا «فارماوب» ارائه میشود. این مقاله بر اساس منابع معتبر داروسازی بالینی (مانند Pharmacotherapy و Goodman & Gilman) و راهنماهای اورژانسی (مانند UpTo Date) تدوین شده است.
نسل جدید آنتیهیستامینها؛ راهنمای جامع فارماکولوژی، کاربردهای بالینی و نکات ایمنی برای داروسازان
در مجله فارماوب، مقایسهای جامع از نسل جدید آنتیهیستامینها (فکسوفنادین، سیتیریزین، لوراتادین، بلاستین) ارائه میدهیم. بررسی مکانیسم اثر آنتاگونیسم معکوس، تداخلات دارویی، و پروتکلهای دوزینگ در اریتمای مزمن و رینیت آلرژیک.
کلمات کلیدی (Keywords):
آنتیهیستامین, نسل جدید, H1 بلوکرها, فکسوفنادین, سیتیریزین, لوراتادین, بلاستین, داروسازی, فارماوب, درماتیت آتوپیک, اریتمای پوستی, تداخلات دارویی
نسل جدید آنتیهیستامینها؛ از فارماکولوژی دقیق تا نکات کلینیکی برای داروساز
نویسنده: دکتر غلامرضا ابری / تیم تحریریه فارماوب)
منبع: مجله اینترنتی داروسازی فارماوب
مقدمه:
آنتیهیستامینهای H1 از بیشترین داروهای تجویز شده در سراسر جهان هستند که برای مدیریت بیماریهای آلرژیک مانند رینیت آلرژیک، درماتیت آتوپیک و کهیر (Urticaria) مورد استفاده قرار میگیرند. در حالی که نسل اول این داروها (مانند دیفنهیدرامین و کلرفنیرامین) به دلیل اثرات آنتیکولینرژیک قوی و سداتیو بودن (Sedation)، محدودیتهای بالینی زیادی دارند، نسل جدید (Second and Third Generation) با طراحی خاص برای کاهش نفوذ به سیستم عصبی مرکزی (CNS) و کمینهسازی عوارض جانبی، درمان استاندارد فعلی هستند.
نسل جدید آنتی هیستامین ها برای کاهش عوارضی مانند خواب آلودگی و سدیشن و کارایی بالاتر طراحی شده اند
در این مقاله، به بررسی جامع داروهای نسل جدید، مکانیسم اثر پیشرفته آنها و نکات کاربردی برای داروسازان میپردازیم.
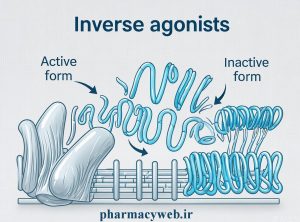
۱. مکانیسم اثر: آنتاگونیسم معکوس (Inverse Agonism)
درک دقیق مکانیسم آنتیهیستامینها برای داروسازان ضروری است. بر خلاف تصور رایج که این داروها صرفاً گیرنده را مسدود میکنند، تحقیقات جدید نشان دادهاند که گیرندههای H1 در غیاب آگونیست (هیستامین) در تعادل بین دو حالت فعال و غیرفعال وجود دارند. نسل جدید آنتیهیستامینها عملکردی به نام “Inverse Agonism” دارند؛ یعنی با اتصال به گیرنده، آن را به سمت وضعیت غیرفعال تغییر فاز میدهند و سیگنالدهی پایه گیرنده را مهار میکنند. این ویژگی باعث کاهش در دسترس بودن گیرندههای H1 برای هیستامین آزاد شده از ماستسلها میشود و اثر درمانی را تضمین میکند.
۲. مشخصات دارویی و بالینی نسل جدید
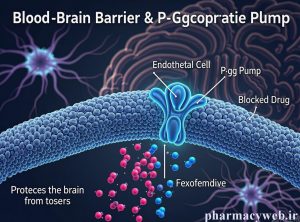
در اینجا مهمترین داروهای نسل جدید را بررسی میکنیم. این داروها به دلیل ساختار شیمیایی بزرگی که دارند، نمیتوانند به راحتی از سد خونی مغزی (BBB) عبور کنند، اما میزان این نفوذ در بین آنها متفاوت است. (تصویر بخش مقدمه را ببینید)
۲.۱. فکسوفنادین (Fexofenadine)
- مزیت برجسته: کمترین میزان سدیشن و خواب آلودگی شناخته شده در در بین همه آنتیهیستامینها.
- متابولیسم: بر خلاف لوراتادین، فکسوفنادین توسط سیستم سیتوکروم P450 (CYP) متابولیزه نمیشود و به طور عمدی به صورت تغییریافته (Active metabolite) ساخته شده تا از تداخلات دارویی جلوگیری شود.
- پمپ P-glycoprotein: دلیل اصلی عدم ورود فکسوفنادین به مغز، بازگرداندن آن توسط پمپ P-glycoprotein از مغز به خون است. اگرچه این پمپ میتواند با مهارکنندههای آن (مانند برخی داروهای ضدانعقاد یا آنتیبیوتیکها) تداخل داشته باشد، اما اثرات بالینی ناشی از این تداخل معمولاً بیاهمیت هستند.
- نکته تجویز: برای جذب بهتر، فکسوفنادین باید با معده خالی (حداقل ۱ ساعت قبل یا ۲ ساعت بعد از غذا) مصرف شود، زیرا چربیها جذب آن را کاهش میدهند.
۲.۲. لوراتادین (Loratadine) و دسلوراتادین (Desloratadine)
- لوراتادین: یک پیش دارو (Prodrug) است که در کبد متابولیزه شده و به دسلوراتادین (متابولیت فعال) تبدیل میشود. لوراتادین نفوذ کمتری به CNS دارد اما در دوزهای بالا ممکن است باعث خوابآلودگی خفیف شود.
- دسلوراتادین: نسخه فعال و آبدوستتر لوراتادین است. با قدرت آلرژیزدایی بالا و اثرات سداتیو ناچیز، شایعترین تجویز در دنیاست. نیمه عمر آن طولانی است (تا ۲۷ ساعت) که اجازه میدهد دوز یک بار در روز باشد.
- تداخلات: لوراتادین (نه دسلوراتادین) توسط CYP3A4 متابولیزه میشود. مهارکنندههای قوی این آنزیم (مانند کتوکونازول، اریترومایسین، آبمیوه گریپفروت) میتوانند سطح پلاسمایی لوراتادین را افزایش دهند. با این حال، دسلوراتادین به دلیل متابولیسم متفاوت، تداخلات کمتری دارد.
۲.۳. سیتیریزین (Cetirizine) و لووسیتیریزین (Levocetirizine)
- سیتیریزین: متابولیت هیدروکسیل شده هیدوکسیزین است. اگرچه در دسته نسل جدید قرار میگیرد، اما نفوذ به CNS آن کمی بیشتر از فکسوفنادین است. در مطالعات، ۱۰ تا ۲۰ درصد بیماران سستی خفیفی را گزارش کردهاند.
- لووسیتیریزین: ایزومر R-ی فعال سیتیریزین است. این دارو دو برابر فشار بیشتری به گیرنده H1 میآورد و بنابراین در دوز کمتر (۵ میلیگرم) اثر مشابه سیتیریزین ۱۰ میلیگرمی دارد. از نظر سدیشن، نسبت به سیتیریزین ریسک کمتری دارد اما نسبت به فکسوفنادین بیشتر است. این دارو انتخاب اول در درمان اریتمای مزمن (Chronic Urticaria) است.
۲.۴. بلاستین (Bilastine)
- یکی از جدیدترینها: بلاستین یک آنتیهیستامین نسل دوم/سوم جدید است که به شدت دارای بار الکتریکی است که از عبور از BBB جلوگیری میکند.
- دوزینگ: در درمان رینیت آلرژیک، دوز استاندارد ۲۰ میلیگرم در روز است.
- ویژگی فارماکوکینتیک: جذب بلاستین به شدت کاهش مییابد اگر با غذا یا با آبمیوه گریپفروت مصرف شود. همچنین متابولیزه نمیشود و از طریق ادرار و مدفوع دفع میشود.
- مزایا: مطالعات نشان دادهاند که بلاستین در مقایسه با سایرین مخصوصا (Cetirizine) اثرات منفی کمتری بر عملکرد رانندگی (پرانیمترهای رانندگی) دارد.
۲.۵. روپاتادین (Rupatadine)
- مکانیسم دوگانه: علاوه بر اثر آنتیهیستامین قوی، روپاتادین یک آنتاگونیست قوی گیرنده PAF (عامل فعالکننده پلاکت) نیز هست. این ویژگی آن را در درمان کهیر و آسم مفید میکند.
- تداخلات: از آنجا که توسط CYP3A4 متابولیزه میشود، احتیاط با مهارکنندههای این آنزیم الزامی است.
۳. نکات کلینیکی برای داروسازان در انتخاب آنتیهیستامینها
الف) دوزینگ در اریتمای مزمن (Chronic Spontaneous Urticaria – CSU)
گایدلاین های بینالمللی (مانند EAACI و GA²LEN) توصیه میکنند که
در درمان کهیر مزمن، اگر دوز استاندارد آنتیهیستامینهای نسل جدید موثر نباشد، قبل از تغییر کلاس دارو، دوز دارو را تا ۴ برابر افزایش دهید (مثلاً فکسوفنادین ۱۸۰mg BD، سیتیریزین ۲۰mg BD). این “Up-dosing” در اکثر داروهای نسل جدید ایمن است، زیرا اثرات سدیشن در دوزهای بالاتر افزایش نمییابد (گسترده شدن شدن منحنی دوز-پاسخ CNS) اما اثر ضدآلرژی افزایش مییابد
همچنین بخوانید:
-
ناپروکسن (Naproxen): راهنمای جامع دارویی، موارد مصرف، عوارض و نکات ضروری
-
نورالینک (Neuralink): انقلاب در ارتباط مغز و کامپیوتر، از درمان بیماریها تا تعالی انسانی
-
راهنمای جامع تداخلات غذایی وارفارین (کومادین): از نکات کلیدی پزشکان تا توصیههای عملی برای بیماران
ب) تداخلات دارویی
- قند خون: داروهای نسل جدید بر روی قند خون اثر ناچیزی دارند و برای بیماران دیابتی مناسبتر از نسل اول هستند.
- قلب: اگرچه داروهای نسل قدیمی (ترفنادین و آستمیزول) به دلیل تاخیر دفع و ریسک آریتمی (Torsades de Pointes) از بازار جمع شدند، نسل جدید (فکسوفنادین، لوراتادین، سیتیریزین) در دوزهای استاندارد ایمن هستند و بر مولکولهای HERG قلب اثر ندارند. با این حال، در بیماران مبتلا به بیماریهای قلبی جدی، فکسوفنادین و لوراتادین ایمنترین انتخابها هستند.
ج) بارداری و شیردهی
بسیاری از نسل جدید (مانند سیتیریزین، لوراتادین و فکسوفنادین) در طبقه بندی ریسک بارداری Category B قرار دارند و مطالعات اپیدمیولوژیک عدم تراتوژنیسیتی را نشان دادهاند. بنابراین، نسبت به نسل اول (Category C/D) در بارداری ترجیح داده میشوند.
۴. جمعبندی مقایسهای برای انتخاب دارو
| دارو | نیمه عمر (ساعت) | نیاز به تنظیم دوز در نارسایی کلیه/کبد | میزان سدیشن | توصیه اصلی |
|---|---|---|---|---|
| فکسوفنادین | ۱۴-۱۸ | نیازمند تنظیم (در نارسایی کلیه با شدت) | بسیار کم | بهترین گزینه برای رانندگان و افراد با حساسیت به خواب آلودگی و کسلی |
| لوراتادین | ۸-۱۱ | نه معمولاً (دسلوراتادین ایمنتر است) | کم | درمان استاندارد، اقتصادی |
| دسلوراتادین | ۲۱-۲۷ | خیر | بسیار کم | درمان رینیت آلرژیک، پروفایل ایمنی عالی |
| سیتیریزین | ۷-۱۰ | بله (کاهش دوز در نارسایی کلیه) | متوسط تا کم | درمان اریتمای کهیر، جذب سریع |
| لووسیتیریزین | ۷-۱۰ | بله (کاهش دوز) | کم | درمان اریتمای مزمن، اثر قویتر از سیتیریزین |
| بلاستین | ۱۴-۱۹ | خیر | بسیار کم | جایگزین جدید با عدم تداخل CYP |
نتیجهگیری برای داروسازان
انتخاب آنتیهیستامین مناسب نباید بر اساس تبلیغات دارویی، بلکه باید بر اساس پروفایل بیمار (سن، شغل)، بیماریهای زمینهای (کلیه/کبد) و داروهای همزمن باشد. نسل جدید ایمنی بالایی دارند، اما باید به نکات “Up-dosing” در کهیر مزمن و تداخلات غذا-دارو (مخصوصاً برای بلاستین و فکسوفنادین) توجه ویژهای مبذول کرد.
منابع (References):
- Simons, F. E. R., & Simons, K. J. (2011). Histamine and H1-antihistamines: celebrating a century of progress. Journal of Allergy and Clinical Immunology.
- Zuberbier, T., et al. (2018). The EAACI/GA²LEN/EDF/WAO guideline for the definition, classification, diagnosis and management of urticaria. Allergy.
- Church, M. K., & Church, D. S. (2013). Pharmacology of antihistamines. Immunology and Allergy Clinics of North America.
- Basaran, R., et al. (2018). Pharmacokinetics and pharmacodynamics of new generation antihistamines. Current Opinion in Allergy and Clinical Immunology.
سلب مسئولیت: این مقاله صرفاً جهت اطلاعرسانی علمی به جامعه داروسازی است و جایگزین توصیه پزشک متخصص یا بروشور داخل بستهای دارو نیست.