توجه: محتوای این مقاله صرفاً جهت اطلاعرسانی علمی است و جایگزین توصیه پزشک متخصص نیست. این مطلب تا تاریخ انتشار معتبر است و ممکن است بخشی از قسمتهای آن با پیشرفت علوم پزشکی و داروسازی تغییر یابد
فهرست مطالب
سرطان ریه: طبقهبندی، پاتوفیزیولوژی، عوامل خطر و پروتکلهای نوین درمانی (NSCLC و SCLC)
سرطان ریه، NSCLC، SCLC، شیمیدرمانی، ایمونوتراپی، مهارکنندههای تیروزین کیناز، درمان هدفمند، آدنوکارسینوم، کارسینوم سلول اسکواموس، فارماوب.
سرطان ریه: از پاتوفیزیولوژی تا گایدلاین های پیشرفته درمانی
نویسنده: دکتر غلامرضا ابری مدیر تیم تحریریه فارماوب
تهیه شده اختصاصی برای مجله اینترنتی داروسازی در اینترنت (فارماوب)
سرطان ریه Lung cancer به عنوان یکی از مرگبارترین بدخیمیها در سطح جهان و پیشروین علت مرگومیر ناشی از سرطان در مردان و زنان شناخته میشود. با وجود پیشرفتهای چشمگیر در دارودرمانی (Pharmacotherapy) و روشهای تشخیصی، پروگنوز این بیماری هنوز چالشبرانگیز است. این مقاله با رویکردی تخصصی، به بررسی انواع هیستوپاتولوژیک، اتیولوژی و پروتکلهای درمانی فعلی سرطان ریه میپردازد.
مقدمه
سرطان ریه نتیجه تکثیر غیرقابل کنترل سلولهای اپیتلیالی برونشها یا آلوئولها است. بر اساس آمارهای جهانی، این بیماری مسئول بیش از ۱۸ درصد از کل مرگهای ناشی از سرطان است. پیچیدگی این بیماری در ناهمگونی (Heterogeneity) تومورها و مقاومت دارویی نهفته است که محققان داروسازی را بر آن داشته تا به سمت درمانهای شخصیسازی شده (Personalized Medicine) حرکت کنند.
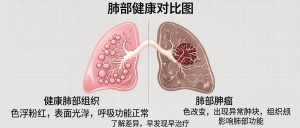
اتیولوژی و عوامل خطرساز (Risk Factors) سرطان ریه
درک عوامل ایجادکننده برای پیشگیری اولیه حیاتی است. مهمترین فاکتورهای خطر عبارتند از:
- سیگار و دخانیات: مسئولیت حدود ۸۵ درصد از موارد سرطان ریه بر عهده تنفس دود سیگار است. بیش از ۶۰ کارسینوژن شناخته شده در دود سیگار (مانند نیتروزامینها و بنزوپیرن) باعث آسیب به DNA و جهش در ژنهای سرکوبگر تومور (مانند p53) میشوند.
- آلایندههای محیطی و شغلی: مواجهه با رادون (Radon)، آزبست، آرسنیک و کروم به عنوان کارسینوژنهای قطعی شناخته میشوند.
- عوامل ژنتیکی: سابقه خانوادگی و پلیمرفیسمهای ژنتیکی در کانالهای بازکننده کلسیم و ژنهای ترمیم DNA میتوانند استعداد فرد را افزایش دهند.
- بیماریهای ریوی مزمن: بیماری انسدادی مزمن ریه (COPD) و فیبروز ریوی ریسک ابتلا را بالا میبرند.
طبقهبندی بالینی و هیستوپاتولوژیک
از نظر بالینی و درمانی، سرطان ریه به دو دسته اصلی تقسیم میشود که تعیین نوع آن برای انتخاب رژیم دارویی ضروری است:
۱. سرطان ریه سلول غیرکوچک (NSCLC)
این دسته حدود ۸۵ درصد از موارد را تشکیل میدهد و شامل سه زیرگروه اصلی است:
- آدنوکارسینوم (Adenocarcinoma): شایعترین نوع، معمولاً در محیط ریه ظاهر میشود و اغلب در افراد غیرسیگاری یا سیگاریهای سبک دیده میشود. این نوع بهترین کاندید برای درمانهای هدفمند مولکولی است.
- کارسینوم سلول اسکواموس (Squamous Cell Carcinoma): قویاً با سیگار کشیدن مرتبط است و معمولاً در نزدیکی هیله برونش مرکزی رخ میدهد.
- کارسیوم سلول بزرگ (Large Cell Carcinoma): نوعی تومور کمتمایز (Poorly differentiated) که سریع رشد میکند و تمایل به متاستاز زودرس دارد.
۲. سرطان ریه سلول کوچک (SCLC)
حدود ۱۵ درصد از موارد را شامل میشود. این تومورها از ریشه عصبی-آندوکرین (Neuroendocrine) نشأت میگیرند، بسیار تهاجمی هستند و در زمان تشخیص معمولاً متاستاز دادهاند. حساسیت بالایی به شیمیدرمانی و رادیوتراپی دارند اما نرخ عود (Recurrence) در آنها بالاست.
مطلب مرتبط:
رویکردهای درمانی: از جراحی تا ایمونوتراپی سرطان ریه
انتخاب روش درمانی بر اساس استیج (مرحله) بیماری، وضعیت عمومی بیمار و هیستوپاتولوژی تومور تعیین میشود.
۱. جراحی (Surgery)
برای بیماران مبتلا به NSCLC در مراحل اولیه (Stage I و II)، جراحی روش درمانی انتخابی است. پروسههایی شامل لوبکتومی (برداشتن لوب ریه)، پنومونکتومی (برداشتن تمام ریه) و رزکشن سگمنتال انجام میشود.
۲. شیمیدرمانی (Chemotherapy) در سرطان ریه
استفاده از داروهای سیتوتوکسیک برای از بین بردن سلولهای تکثیرشونده.
- داروهای خط اول: ترکیب داروهای پلاتین (سیسپلاتین یا کاربوپلاتین) با یک عامل دیگر مانند پاکلیتاکسل، دوتاکسل (Docetaxel)، جمسیتابین یا پemetrexed (ویژه آدنوکارسینوم).
- درمان نئوآدجوانت: قبل از جراحی برای کوچک کردن تومور.
- درمان آدجوانت: پس از جراحی برای از بین بردن سلولهای باقیمانده.
۳. درمانهای هدفمند (Targeted Therapy) سرطان ریه
انقلابی در درمان NSCLC بوجود آوردهاند، به ویژه در آدنوکارسینومها که دارای جهشهای ژنتیکی خاصی هستند. این داروها با مسیرهای سیگنالدهی داخل سلولی تداخل میکنند:
- مهارکنندههای EGFR (مانند Gefitinib, Erlotinib, Osimertinib): برای تومورهای دارای جهش در گیرنده فاکتور رشد اپیدرمی. اوسیمرتینib (Tagrisso) اکنون به عنوان درمان استاندارد برای جهش T790M مقاوم شناخته میشود.
- مهارکنندههای ALK (مانند Crizotinib, Alectinib): برای بیمارانی با جابهجایی ژن ALK.
- مهارکنندههای ROS1 و BRAF: سایر هدفهای مولکولی که داروهای اختصاصی برای آنها تایید شده است.
۴. ایمونوتراپی (Immunotherapy) در درمان سرطان ریه
استفاده از داروهای مهارکننده نقاط کنترلی ایمنی (Immune Checkpoint Inhibitors) که “ترمز” سیستم ایمنی بدن را برمیدارند تا سلولهای سرطانی را حذف کند.
- مهارکنندههای PD-1 و PD-L1: داروهایی مانند پمبرولیزومب (Pembrolizumab/Keytruda)، نیوولومب (Nivolumab/Opdivo) و آتزولیزومب (Atezolizumab).
- این داروها اغلب به عنوان خط اول درمان در تومورهایی که بیان بالای PD-L1 دارند (بدون جهشهای هدایتکننده درمان) یا به صورت ترکیبی با شیمیدرمانی استفاده میشوند.
۵. درمان تسکینی (Palliative Care)
در مراحل پیشرفته، کنترل درد، اثرات افسردگی ناشی از بیماری و مدیریت عوارض دارویی برای افزایش کیفیت زندگی بیمار اولویت مییابد.
نتیجهگیری
سرطان ریه بیماری پیچیدهای است که نیازمند تیمهای چندرشتهای شامل انکولوژیستها، رادیوتراپیستها و داروسازان بالینی است. با ظهور داروهای هدفمند و ایمونوتراپیها، امید به زندگی در بیماران مبتلا به NSCLC به شدت افزایش یافته است. آینده درمان سرطان ریه در شناسایی بیومارکرهای دقیقتر و توسعه ترکیبات درمانی نوین نهفته است.
منابع (References):
- Siegel, R. L., Miller, K. D., & Jemal, A. (2022). Cancer statistics, 2022. CA: A Cancer Journal for Clinicians.
- Molina, J. R., Yang, P., Cassivi, S. D., Schild, S. E., & Adjei, A. A. (2008). Non-small cell lung cancer: epidemiology, risk factors, treatment, and survivorship. Mayo Clinic Proceedings.
- Ettinger, D. S., et al. (2022). Non–Small Cell Lung Cancer, Version 4.2022, NCCN Clinical Practice Guidelines in Oncology.
سلب مسئولیت: محتوای این مقاله صرفاً جهت اطلاعرسانی علمی است و جایگزین توصیه پزشک متخصص نیست.